Borderline’ı Anlamak: Travma, Duygu Düzenleme ve Yeni Tanı Yaklaşımları
1.0 Giriş: Borderline Kişilik Bozukluğu Anlayışında Bir Paradigma Değişimi
Bu yazının amacı, Borderline Kişilik Bozukluğu’na (BKB) ilişkin geleneksel görüşlerin son bilimsel bulgular ışığında nasıl yetersiz kaldığını ortaya koymak ve bu alandaki paradigma değişimlerini sentezlemektir. Epidemiyoloji, intihar riski, tanı ve etiyoloji alanlarındaki güncel verileri bir araya getirerek, BKB’ye daha kesin, veriye dayalı ve daha az damgalayıcı bir bakış açısı sunmayı hedeflemektedir. Geleneksel sınıflandırmalar, bu bozukluğun karmaşıklığını ve hastaların yaşadığı derin acıyı tam olarak yansıtmakta zorlanmaktadır.
BKB’yi travma ile ilişkili bir bozukluk olarak yeniden kavramsallaştırmak, hem klinik uygulamaları optimize etmek hem de hastaların çektiği acıyı daha iyi anlamak açısından kritik bir öneme sahiptir. Bu yeni perspektif, semptomların kökenine dair daha tutarlı bir açıklama sunmakta ve daha etkili tedavi stratejilerinin geliştirilmesine olanak tanımaktadır. Bu yazı, söz konusu paradigma değişiminin kanıta dayalı temellerini adım adım inceleyecektir.
Bu yeni anlayışın temelini oluşturan ilk ve en önemli kanıtlar, bozukluğun yaygınlığına ve demografik özelliklerine ilişkin güncel epidemiyolojik verilerden gelmektedir.
2.0 Epidemiyolojik Verilerin Eleştirel Bir Değerlendirmesi
Doğru epidemiyolojik veriler, yalnızca sağlık kaynaklarının planlanması için değil, aynı zamanda bozukluğun doğasına ilişkin temel klinik varsayımları sorgulamak için de vazgeçilmez bir stratejik öneme sahiptir. Son yıllardaki çalışmalar, BKB’ye dair yerleşik kanıları önemli ölçüde sarsmıştır.
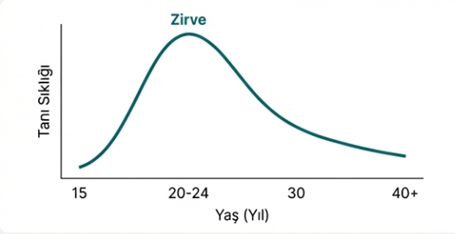
Güncel veriler, genel popülasyonda 18 yaşından itibaren ölçülen yaşam boyu prevalansın %2,7 olduğunu göstermektedir. Ancak daha dikkat çekici olan bulgu, 15 yaşındaki bireylerde bu oranın %5 gibi anlamlı derecede daha yüksek olmasıdır. Bu durum, bozukluğun erken ergenlikte başladığına dair güçlü bir kanıt sunmaktadır. Tanı konma yaşının 20-24 yaşları arasında zirve yapması da, bozukluğun muhtemelen 12-13 yaşlarında başladığı yönündeki klinik gözlemi desteklemektedir. Bu iki veri noktası arasındaki önemli gecikme, bozukluğun başladığı ergenlik ile tanının en yoğun konulduğu genç yetişkinlik arasında, erken müdahalenin sıklıkla kaçırıldığı kritik bir döneme işaret etmektedir.
Cinsiyet dağılımı konusundaki yerleşik kanı da eleştirel bir sorgulamayı hak etmektedir. BKB’nin cinsiyetler arasında eşit dağıldığı hipotezi, tek bir Norveç çalışmasına dayanmakta olup, bu alanda kapsamlı saha çalışmaları halen eksiktir. Bu hipotezin karşısında, tedavi gören hastaların yaklaşık %80’inin kadın olduğu yönündeki ezici klinik gerçeklik durmaktadır. Erkeklerin dışa dönük agresif (ve bu nedenle adli sistemde yer alan), kadınların ise kendine dönük agresif olduğu yönündeki yaygın açıklama, hiçbir zaman ciddi olarak araştırılmamış ve “sadece tekrar yoluyla gerçeğe dönüşen” kanıtlanmamış bir varsayımdır.
Bu epidemiyolojik bulgular, geleneksel anlayışı temelden sorgulamakta ve BKB’nin en kritik yönlerinden biri olan intihar riskini yeniden değerlendirme zorunluluğunu doğurmaktadır.
3.0 İntihar Riskinin Yeniden Değerlendirilmesi: Mitlerden Kanıta Dayalı Gerçeklere
İntihar riskinin doğru değerlendirilmesi, hem hastalar hem de terapistler için derin bir klinik öneme sahiptir. Bu konudaki yanlış kanılar, tedavi tutumunu, klinik kaygıları ve hastaneye yatış gibi kritik kararları olumsuz yönde etkilemektedir. Veriye dayalı bir yeniden değerlendirme, yersiz korkuları azaltmak ve daha uygun tedavi stratejileri geliştirmek için zorunludur.
Tarihsel olarak, BKB için kabul edilen intihar oranı %8-10 gibi endişe verici derecede yüksek bir seviyedeydi. Ancak bu oran, Michael Stone tarafından geriye dönük olarak analiz edilen eski ve operasyonel olmayan vaka çalışmalarına dayanmaktadır. Yeni ve ileriye dönük (prospektif) çalışmalar, bu oranı %2-4 gibi önemli ölçüde daha düşük bir seviyeye çekerek tamamen farklı bir tablo sunmaktadır. Bu veri temelli düzeltme, provokatif ama klinik açıdan önemli bir sonuca yol açmaktadır: BKB, ağır psikiyatrik bozukluklar arasında muhtemelen en düşük intihar olasılığına sahip olanıdır.

Bu anlayıştaki en merkezi ilerlemelerden biri, intihar amaçlı olmayan kendine zarar verme (NSSI) ile gerçek intihar girişimleri arasındaki temel farkın netleştirilmesidir. NSSI, hastanın aşırı içsel gerilim durumlarını düzenlemek için başvurduğu, işlevsiz ama kendi açısından etkili bir çabadır. Temel içgörü şu şekilde özetlenebilir:
“Kendine zarar verme eylemleri genellikle kendini öldürmek için değil, daha iyi hissetmek için kullanılır.”
Buna karşılık, gerçek intihar girişimlerinin operasyonel tanımı daha karmaşıktır. Marsha Linehan tarafından tanımlanan parasuicidal davranış kavramı, potansiyel olarak ölümcül ancak birincil amacı ölüm olmayan eylemleri tanımlar. Örneğin, telefonla konuşurken başına plastik torba geçiren bir hasta, ağır bir çaresizlik içindedir ancak eylem aynı zamanda bir müdahale beklentisi de içerebilir.
Bu ayrımın en önemli klinik sonucu nettir: Kendine zarar verme davranışı tek başına hastaneye yatış için yeterli bir neden değildir. İntihar amaçlı olmayan kendine zarar vermenin bir düzenleme işlevi görmesi ile karmaşık parasuisidal davranışlar arasındaki bu hayati ayrım, basit tanısal etiketlerin yetersizliğini vurgulamaktadır. Bu klinik nüans, BKB semptomatolojisinin ve öznel ızdırabın çok boyutluluğunu yakalayabilen daha sofistike tanı araçlarını zorunlu kılmaktadır.
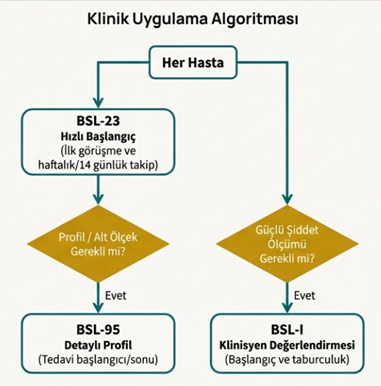
4.0 Tanısal İnovasyonlar: BSL-23 ve BSL-I ile BKB’nin Çok Boyutlu Değerlendirilmesi
Geçerli ve spesifik tanı araçları, sağlam araştırma ve hassas klinik uygulama için bir temel oluşturur. Geleneksel “Evet/Hayır” şeklindeki kategorik yaklaşımlar, BKB’nin karmaşıklığını, semptomların şiddetini ve hastanın öznel acısını yakalamada yetersiz kalmaktadır. Bu nedenle, BSL-23 (Borderline Semptom Listesi-23) gibi öz bildirim anketleri ve BSL-I (Borderline Semptom Listesi-Görüşme) gibi klinisyen tarafından yönetilen görüşmeler bu alanda önemli bir inovasyon sunmaktadır.
Bu yeni nesil araçların getirdiği temel yenilikler şunlardır:
- Ek Semptomların Değerlendirilmesi: Geleneksel DSM kriterlerinin ötesine geçerek, kendinden tiksinme, yoğun utanç duygusu, sosyal dışlanma hissi (yabancılaşma/Alienation) ve olumsuz bir beden algısı gibi bozukluğun merkezinde yer alan ancak sıklıkla göz ardı edilen semptomlar artık ölçülmektedir.
- BSL-I ile Çok Boyutlu Ölçüm: Saf bir “Evet/Hayır” sorgulamasının aksine, klinisyen tarafından yönetilen BSL-I görüşmesi, BKB’nin karmaşıklığını dört temel boyutta değerlendirir: semptom sıklığı, hissedilen ızdırap, davranışların tehlikeli sonuçları ve günlük yaşama etki. Bu yaklaşım, BSL-23’ün sağladığı tek boyutlu şiddet skorunun ötesine geçerek, semptomların hastanın yaşamındaki gerçek etkisini ölçen derinlemesine bir klinik tablo sunar.
- Kaynak Odaklı Yaklaşım: Tanısal değerlendirmelerde ilk kez, hastanın güçlü yönleri de sorgulanmaktadır. “Zihinsel İyilik Hali” (Mental Wellbeing) ile ilişkili kaynaklar (umut, sosyal bağlılık, anlamlılık hissi) değerlendirmeye dahil edilerek daha dengeli bir klinik tablo elde edilmektedir.
Bu yeni araçların psikometrik kalitesi oldukça yüksektir. Validasyon çalışmalarında yapılan Boxplot analizleri, BKB hastaları ile depresyon ve anksiyete gibi diğer klinik gruplar ve sağlıklı kontrol grupları arasında yüksek derecede anlamlı ve net bir ayrım olduğunu göstermektedir. Bu bulgu, BKB’nin sadece genel kişilik özelliklerinin bir uç noktası olduğu yönündeki boyutsal varsayımı güçlü bir şekilde çürütmekte ve BKB’nin spesifik ve sınırları belirgin bir bozukluk olduğu tezini desteklemektedir. Bu spesifik araçların sağladığı yüksek çözünürlüklü veriler, bozukluğun çekirdek psikopatolojisini daha derinlemesine inceleme imkanı sunmaktadır.
5.0 BKB’nin Çekirdek Psikopatolojisi: Semptom Kümelerinin Derinlemesine Analizi
Yeni nesil tanı araçları, sadece tanı koymanın ötesine geçerek hastaların öznel deneyimlerine ve temel acı kaynaklarına dair derin bir anlayış sunmaktadır. Bu araçlara dayalı analizler, BKB için en yoğun, spesifik ve ayırt edici semptom kümelerini ortaya koymaktadır:
- Güçlü Duygudurum Dalgalanmaları (“Mood Swings”): Kontrol gruplarında neredeyse hiç görülmeyen, açık ara en yoğun semptomdur. BKB’nin temelini oluşturan duygusal istikrarsızlığın en belirgin yansımasıdır.
- Derin Güvensizlik: Bu güvensizlik, sadece dış dünyaya yönelik değil, aynı zamanda kişinin kendi algı ve yargılarına karşı da derindir. Bu içsel güvensizlik, BKB’nin temel psikopatolojik itici güçlerinden biridir; sürekli dışsal onay arayışına yol açarak ilişkilerdeki ve benlik algısındaki istikrarsızlığı doğrudan besler.
- Yabancılaşma (“Alienation”): Bu, kişinin kendisini temelden “diğerlerinden farklı” ve dünyadan “derin bir hendekle” ayrılmış hissetmesi şeklindeki oldukça spesifik ve acı verici bir duygudur. Basit bir sosyal izolasyondan çok daha derin bir kopukluk hissidir.
- Davranış Kontrolü Eksikliği: BKB hastalarını diğer klinik gruplardan belirgin şekilde ayıran ve hastalar tarafından oldukça rahatsız edici olarak yaşanan bir acı boyutudur. Dürtüsel ve yıkıcı davranışlar, bu kontrol kaybının bir sonucudur.
- Terk Edilme Korkusu (“Abandonment”): Bu duygu, basit bir yalnızlıktan (“Loneliness”) farklıdır. Hastalar tarafından geceleri tek başına kapının önüne konan iki yaşındaki bir çocuğun paniğiyle karşılaştırılan, yaşamı tehdit eden, çaresiz bir varoluşsal yalnızlığı tanımlar.

Ayrıca, sendrom altı düzeyde (subsyndromal) BKB tanısı alan hastalarda bile güçlü bir şekilde mevcut olan iki stabil çekirdek semptom bulunmaktadır: Kendinden Nefret Etme (“Self-hatred”) ve Yalnızlık (“Loneliness”).
Varoluşsal terk edilme korkusu, derin yabancılaşma ve köklü kendinden nefretin bu spesifik kombinasyonu, stabil bir kişilik özelliğinden çok daha fazla, karmaşık bir travma reaksiyonuna benzemektedir. Bu gözlem, BKB’nin geleneksel sınıflandırmasını temelden sorgulamakta ve yeni bir kavramsallaştırma ihtiyacını doğurmaktadır.
6.0 Paradigma Değişimi: BKB’nin Travma ile İlişkili Bir Bozukluk Olarak Yeniden Tanımlanması
Bu yazının ana argümanı, BKB’nin geleneksel bir kişilik bozukluğu olarak değil, travma ile ilişkili bir bozukluk olarak anlaşılması gerektiğidir. Geleneksel kişilik bozukluğu tanımı, BKB’nin klinik gerçekliğiyle iki temel noktada çelişmektedir:
- Ego-Distonik Olması: Kişilik bozuklukları genellikle ego-sintonik (kişinin benliğinin bir parçası olarak kabul edilen) olarak tanımlanır. Oysa BKB hastaları, bozukluklarını acı verici ve kendilerine yabancı olarak deneyimlerler. İşlevsiz davranışlardan sonra yoğun utanç ve suçluluk duyarlar ve durumlarını anlamak için araştırmalara yüksek ilgi gösterirler.
- İstikrarsız Olması: Kişilik özellikleri doğası gereği stabil ve kalıcıdır. Ancak BKB semptomları, statik özellikler yerine, gelip geçici dalgalanan fenomenler veya durumlar şeklinde ortaya çıkar.
Bu yeniden kavramsallaştırmayı destekleyen en güçlü kanıtlar, epidemiyolojik travma verilerinden gelmektedir. BKB hastalarının %85-90’ı çocukluk ve ergenlik döneminde ciddi sosyal travmatizasyon (duygusal ihmal, duyguların geçersiz kılınması, akran zorbalığı) bildirmektedir. Bununla birlikte, hastaların yaklaşık %50’si çocuklukta ağır cinsel veya fiziksel istismar yaşamıştır.
Bu bulgular ışığında geliştirilen “PAST” Modeli (Fiziksel ve Sosyal Travmatizasyon), BKB’nin etiyolojisini modern bir çerçevede açıklamaktadır:
- Tetikleyici: Fiziksel ve özellikle tekrarlayan sosyal travmatizasyon (örneğin zorbalık, duygusal ihmal).
- Nörobiyolojik Sonuç: Bu deneyimler, beyinde (özellikle amigdala ve hipokampüs gibi bölgelerde) yaşa ve türe bağlı nörobiyolojik değişikliklere yol açar.
- Psikolojik Sonuç: Tekrarlayan travmatik deneyimler, beyinde stabil nöronal ağlarda saklanır ve bir tür “travmatik bellek” oluşturur.
- Aktivasyon Mekanizması: Bu ağlar, günlük hayatta terapistin birkaç dakika gecikmesi gibi görünüşte küçük tetikleyicilerle aktive olur. Bu durum, dışarıdan bakanlar için orantısız görünen, ancak hasta için orijinal travmatik duygunun (örneğin panik halinde terk edilme korkusu) tüm yoğunluğuyla yeniden yaşanmasına yol açar.
- Sonuç: BKB’nin temel semptomları (işlevsiz duygu düzenleme, derin güvensizlik, kendinden nefret) bu yeniden aktive olan travmatik örüntülerin doğrudan bir sonucudur.

BKB’yi bir travma sonrası bozukluk olarak anlamak, neden bazı bireylerin travma sonrası bu bozukluğu geliştirdiğini açıklamak için nöroçeşitlilik gibi risk faktörlerinin daha ayrıntılı incelenmesine kapı açmaktadır.
7.0 Nöroçeşitliliğin Rolü: BKB Gelişiminde Bir Kırılganlık Faktörü
Kırılganlık faktörlerini anlamak, neden bazı bireylerin travma sonrası BKB geliştirirken diğerlerinin geliştirmediğini açıklamada hayati bir rol oynar. Giderek artan kanıtlar, nöroçeşitliliğin (örneğin, Dikkat Eksikliği ve Hiperaktivite Bozukluğu [DEHB] veya Otizm Spektrum Bozukluğu [OSB]) BKB gelişimi için önemli bir risk faktörü olduğunu göstermektedir.
Buradaki temel mekanizma, yanlış bir tanı değil, nedensel bir yoldur: Nöroçeşitli bir çocuğun (örneğin OSB’li), farklılıkları nedeniyle okulda akran zorbalığına maruz kalma olasılığı daha yüksektir. Bu ikincil sosyal travmatizasyon, BKB’nin gelişimini tetikleyen ana faktör haline gelir.
Bu anlayışın somut klinik önemi, Diyalektik Davranışçı Terapi (DDT) becerilerinin uygulanmasında net bir şekilde görülebilir:
- Standart BKB: OSB’si olmayan hastalar, yoğun gerilimi düzenlemek için dikkat dağıtma tekniklerinden (“Destruction”) önemli ölçüde fayda sağlayabilirler.
- Komorbid OSB’li BKB: Otizm spektrumundaki hastalar ise dikkat dağıtmayı tolere edemeyebilirler; aksine, aşırı uyarılma durumlarında sessizliğe, mesafeye ve ortamdan uzaklaşmaya ihtiyaç duyarlar. Bu hastalarda yanlış uygulanan beceriler, acıyı azaltmak yerine artırabilir.
Bu konunun klinik geçerliliği somut verilerle de desteklenmektedir. Yapılan çalışmalarda, BKB hastalarının neredeyse %15’inin tam bir otizm spektrum bozukluğu tanısı aldığı saptanmıştır. Bu bulgular, tedavi stratejilerinin farklılaştırılması ve her hastanın bireysel ihtiyaçlarına göre kişiselleştirilmesini zorunlu kılmaktadır.
8.0 Klinik Uygulama ve Tedavi Ortamları İçin Çıkarımlar
Sunulan bilimsel kanıtlar, BKB hastalarına yönelik tedavi hizmetlerinin tasarımına dair somut, eyleme dönük ilkelere çevrilmelidir. Özellikle yataklı tedavi hizmetlerinde, birbirinden temelden farklı iki model gözlemlenmektedir:
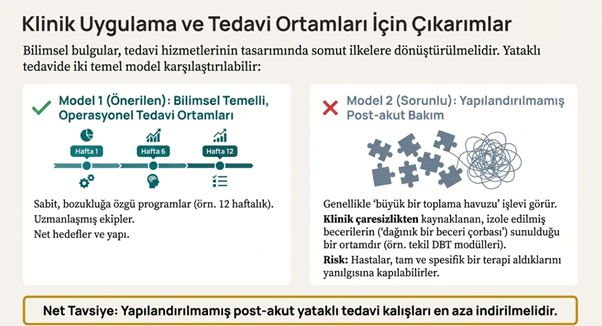

Gelecek vaat eden bir yönelim olarak, mevcut maliyet zorluklarına rağmen çevrimiçi (online) terapinin potansiyeli giderek daha fazla öne çıkmaktadır. Etkili bir bakım sağlamak için klinik pratiğin, en son araştırma bulgularına sürekli adapte olması ve tedavi modellerini bu yeni anlayışa göre şekillendirmesi esastır.
9.0 Sonuç: BKB Anlayışında Yeni Bir Çağ
Son yıllardaki araştırmalar, Borderline Kişilik Bozukluğu anlayışında köklü paradigma değişimlerine yol açmıştır. Bu rapor, BKB’yi çevreleyen mitleri yıkan ve daha bilimsel, veriye dayalı bir çerçeve sunan temel bulguları özetlemiştir.
Bu paradigma değişimleri aşağıdaki beş temel noktada sentezlenebilir:
- Daha Gerçekçi Bir Epidemiyoloji: Klinik gerçekliği daha iyi yansıtan, prevalansın ve özellikle cinsiyet dağılımının yeniden değerlendirilmesi ihtiyacı ortaya çıkmıştır.
- İntihar Riskinin Düzeltilmesi: İntihar oranının veriye dayalı olarak %2-4’e düşürülmesi, hem klinik pratiği rahatlatma hem de hastalar üzerindeki damgalamayı azaltma potansiyeli taşımaktadır.
- Sınırları Belirgin Bir Bozukluk Olarak BKB: Yeni ve spesifik tanı araçları, BKB’nin boyutsal bir spektrumun ucu değil, net olarak tanımlanabilir ve diğer bozukluklardan ayırt edilebilir bir sendrom olduğunu desteklemektedir.
- Travma ile İlişkili Bir Bozukluk Olarak Yeniden Kavramsallaştırma: BKB’nin travma ile ilişkili bir bozukluk olarak sınıflandırılması, etiyolojik modelleri temelden değiştirmekte ve özellikle tekrarlayan sosyal travmatizasyonu bozukluğun merkezine yerleştirmektedir.
- Nöroçeşitliliğin Önemi: Nöroçeşitliliğin BKB gelişiminde önemli bir risk faktörü olarak kabul edilmesi, daha farklılaştırılmış ve bireyselleştirilmiş “herkese uyan tek beden” anlayışından uzak tedavi yaklaşımlarını zorunlu kılmaktadır.
Bu paradigma değişimleri, bir bütün olarak, eski ve damgalayıcı bakış açılarını yıkmaktadır. Klinik ve bilimsel topluluk, BKB için daha kesin, şefkatli ve travma-bilgili bir çerçeve benimsemeye zorlanmaktadır. Bu yeni yaklaşım, sadece bozukluğa dair anlayışımızı derinleştirmekle kalmamakta, aynı zamanda hastaların yaşadığı derin acılara daha iyi yanıt veren daha etkili ve kişiselleştirilmiş tedavi yaklaşımlarının geliştirilmesini de teşvik etmektedir.
Artikel – BSL-Interview in Supplementary Materials: https://pmc.ncbi.nlm.nih.gov/articles/PMC12395751/
BSL Testleri: https://www.zi-mannheim.de/forschung/abteilungen-ags-institute/psm/psm-informationen-downloads.html






